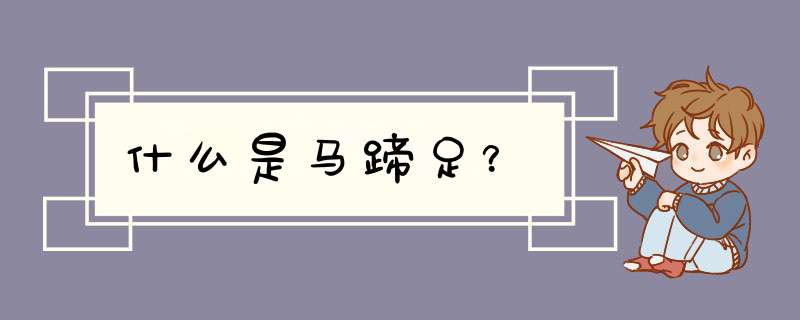
“翼状肩”“方肩”“猿手”“爪形手”“垂腕”征“勾状症”“马蹄内翻足”分别是胸长神经损伤、腋神经损伤、正中神经损伤、尺神经干损伤、桡神经损伤、胫神经损伤、腓总神经损伤引起的。
1、翼状肩:由于胸长神经损伤引起的。胸长神经支配前锯肌和乳房,损伤可引起前锯肌瘫痪,出现“翼状肩”。
2、方肩:由于腋神经损伤引起的。肱骨外科颈骨折、肩关节脱位或腋杖的压迫,都可造成腋神经损伤而致使三角肌瘫痪,臂不能外展,三角肌区皮肤感觉障碍。由于三角肌萎缩,肩部失去圆隆的外形,称为“方肩”。
3、爪形手:由于尺神经干受损时,运动障碍表现为屈腕力减弱,环指和小指的远节指骨不能屈曲。小鱼际肌萎缩变平坦,拇指不能内收,骨间肌萎缩,各不能互相靠拢,各掌指关节过伸出现“抓形手”。手掌及手背内侧缘皮肤感觉丧失。
4、猿手:由于正中神经损伤引起的。运动障碍表现为正中神经支配除肱桡肌、尺侧腕屈肌和指深屈肌尺侧半以外的所有前臂的屈肌和旋前肌全部无力。由于鱼际肌萎缩,手掌平坦,称为“猿手”。感觉障碍以拇指、示指和中指的远节最为显著。
5、腕下垂:由于桡神经损伤引起的病人在前臂伸直时,可见腕、手指及大拇指不能主动伸直和外展;或嘱病人两手伸直,手掌合拢,然后令其两腕相贴分开两手,可见一侧手指不能向外离开而沿着对侧手掌向下滑落”的症状。病人握拳时可见腕下垂更为明显。
6、钩状足:由于胫神经损伤引起的。胫神经损伤后主要运动障碍是足内翻力弱,不能跖屈,不能以足尖站立。由于小腿前外侧群肌过度牵拉,致使足呈背屈、外翻位,出现“钩状足“畸形。感觉障碍区以足底面皮肤明显。
7、马蹄足(或内翻足):由于腓总神经损伤引起的。腓总神经的分布范围包括小腿前、外侧群肌和小腿外侧、足背和跖背的皮肤,在胭窝腓总神经还发出关节分布于膝关节。
腓总神经损伤在绕经腓骨颈处位置表浅,最易受损伤。受损后,足不能背屈,趾不能伸,足下垂且出现内翻,成“ 马蹄”内翻足畸形,行走呈“跨阔步态”。感觉障碍主要在小腿外侧面和足背较为明显。
扩展资料:
周围神经损伤:
1、周围神经损伤,主要由于各种原因引起受该神经支配的区域出现感竟障碍、运动障碍和营养障碍。周围神经是指中枢神经(脑和脊髓)以外的神经。
它包括12对脑神经、31对脊神经和植物性神经(交感神经、副交感神经)。
2、周围神经损伤的原因可分为:
①牵拉损伤,如产伤等引起的臂丛损伤;
②切割伤,如刀割伤、电锯伤、玻璃割伤等;
③压迫性损伤,如骨折脱位等造成的神经受压;
④火器伤,如枪弹伤和弹片伤;
⑤缺血性损伤;肢体缺血挛缩,神经亦受损;
⑥电烧伤及放射性烧伤;
⑦药物注射性损伤及其他医源性损伤。
3、根据外伤史、临床症状和检查,可以判断神经损伤的部位、性质和程度。
参考资料:
-翼状肩胛
-方肩
-猿手畸形
-爪形手
-垂腕
-马蹄足内翻
锁骨骨折的50%以上发生在10岁以下儿童,虽然发病高但预后较好。发生率高的原因在于解剖学的特点。从上面观锁骨有两个弯曲,内2/3向前凸,外1/3向前凹、前者呈棱柱形、三面朝前后下,后者呈扁平,面朝上下。锁骨外1/3有斜方肌和三角肌附着。胸锁乳突肌锁骨头止于锁骨内2/3上面,而胸大肌附着于前下面。锁骨上面全部处于皮下,锁骨下面,肋骨粗隆有强大肋锁韧带附着,斜方韧带和锥状韧带附着在锁骨外侧,锁骨下肌起于中2/3的槽沟内。锁骨下血管和臂丛神经横跨锁骨,在锁骨中部下方是臂丛神经,锁骨和神经之间是很薄的锁骨下肌和胸锁筋膜。所幸锁骨骨折多发生在锁骨下肌抵止点的远端,当骨折发生在中1/3时,臂丛神经和锁骨血管常被锁骨下肌所保护。
锁骨是人体第一个膜样化骨而不是软骨化骨、软骨生长只在后期发生。
若暴力过大,特别是直接暴力,可造成粉碎性骨折。骨折块小而锐利时,可穿破皮肤或刺破锁骨下血管。
一、病 理
锁骨骨折多发生在中外l/3交界处。婴幼儿常常为柳枝骨折,即不全骨折。 年长儿童多为完全性骨折,也可以是无移位骨折,但有向前成角畸形,这样使锁骨缩短而增加正常锁骨的向前弯曲度。当骨折有重叠,患肩向下内垂,此系患肢自身重量及胸肌和斜方肌的作用所致。内侧因胸锁乳突肌和胸锁韧带的牵拉使骨折端向上向后移位。
新生儿由于难产可发生锁骨骨折。幼儿多因跌倒手或肘着地,或者自床和椅子上摔落,或肩部直接摔落着地时造成骨折。开放性骨折为直接打击产生,但极为罕见。
二、诊 断
儿童锁骨骨折诊断并不困难,但在产伤骨折中则不容易。按理锁骨骨折可能为首位,但由于症状轻微或无症状而漏诊,Farkas和Levine报道300例连续出生的活婴中,只有5例被证实有锁骨骨折,作者在23年中所见到的63例产伤骨折中,仅有4例锁骨骨折。而且均在出生后半月左右因锁骨部位发现隆突而就诊才作出诊断。末见有双侧锁骨骨折。临床表现多表现为假性瘫痪,误诊为臂丛神经损伤或肋骨急性骨髓炎。仔细检查局部有无骨擦音、肿胀和压痛反应。若有可疑则行X线检查。
婴幼儿也常常因柳枝骨折和症状轻微而误诊,直至骨折处产生大量骨痂时才被确诊。有摔伤史或无外伤史当抱起病儿时即发生突然啼哭,应怀疑锁骨骨折。托举腋窝时,使骨折断瑞发生移动而出现疼痛性啼哭。当骨折为完全性且伴有移位时会出现典型症状,患肩低,患儿用于扶托患肘,局部肿胀、隆起、有骨擦音和触痛。X线表现证明骨折部位和错位情况,但须与先天性锁骨假关节相鉴别。
大约在16~18岁有一个单一的骨化中心在锁骨内端发生,在25岁左右与锁骨融为一体、偶尔骨化中心也可在肩峰处发育,且很快与锁骨干融合。注意不要将这些骨化中心误诊为骨折;有时在X线片中锁骨双弯曲似骨折样,也应鉴别。
三、治 疗
新生儿无症状骨折可以不进行任何处理,在生长发育过程中畸形可以矫正,避免直接触压骨折的锁骨。新鲜骨折或骨折有一定移位者,患儿仰卧睡眠时患肩下垫软垫以防止患肩过度下垂。若骨折有疼痛或有假性瘫痪最好固定患肢2周,不必采用“8”字形绷带,10~14天疼痛消失,骨折达到临床愈合。通过反射性刺激检查排除臂丛神经损伤。有时锁骨骨折合并肋骨上端累及骺板的骨骺骨折。
6岁以下幼儿锁骨骨折, 一般不需要手法复位、 明显错位和较大的骨痂隆起多在6~9个月内通过再塑形而消失。为了舒适和减少痛苦可用“8”字形绷带固定,3~4周即可、此期间应经常检查腋部,上肢神经、肌肉和血管情况。6岁以上儿童和青少年,骨折有明显成角畸形和完全骨折伴有明显重叠错位,为了减少将来的局部畸形,闭合复位是必要的。一般需采用局部麻醉,患儿取坐位,术者在患者身后用膝部顶住两肩胛骨之间,再用双手向后牵拉两肩,复位后用“8”字绷带外加石膏固定。也可用“双圈法”固定:在复位前根据患儿具体情况由绷带、棉花和纱布制成两个单独的圈,套于两腋窝,复位后将两圈在背后拉紧并用绷带结扎。此法方便简易,固定时间4~6周。
在多发损伤需要卧床的患儿,可采用简易方法处理锁骨骨折,在两肩之间放置—沙袋或较硬的枕头,利用两上肢重量向后垂落使锁骨骨折复位或减少重叠或成角,也可使用“8”字形绷带。对于少女成角畸形严重者,也可采用皮牵引改善畸形,牵引时肩外展、外旋90°。对昏迷或躁动的患儿注意因牵拉而损伤臂丛神经。
一般不需要切开复位,即使残留重叠或成角造成的隆起畸形,也不是手术复位的适应证,只有当锁骨下血管被骨折端损伤需要进行修复者才需切开复位,但切开复位。可能造成骨折不愈合。
四、并发症
神经血管损伤罕见,多是粉碎性骨折和直接外力所致,可发生于锁骨下动脉或静脉。出现迅速增大的血肿,应立即进行探查及修复。
有学者报道,因柳枝骨折下方弓形成角压迫锁骨下静脉,主要表现是患肢充血和肿胀。
锁骨骨折不愈合在儿童更为罕见,多在切开复位后发生。
炼或手提重物时应注意防止过猛、过快、过量,养成良好的防伤习惯。可根据个人的情况,适当锻炼,以不劳累为度,每个动作都要认真去做,每次感到肩部发热、疼痛,但可忍受为宜,一日数次,但忌被动活动。
指周围神经干及其分支受到外界直接或间接力量而发生的损伤,损伤后的典型表现运动障碍、感觉障碍和自主神经功能障碍。 病因 周围神经损伤是常见的外伤,可以单独发生,也可与其他组织损伤合并发生。周围神经损伤后,受该神经支配区的运动,感觉和营养均将发生障碍。临床上表现为肌肉瘫痪,皮肤萎缩,感觉减退或消失。包括牵拉损伤,如产伤等引起的臂丛损伤;切割伤,如刀割伤,电锯伤,玻璃割伤等;压迫性损伤,如骨折脱位等造成的神经受压;火器伤,如枪弹伤和弹片伤;缺血性损伤,肢体缺血挛缩,神经亦受损;电烧伤及放射性烧伤;药物注射性损伤及其他医源性损伤。 病理生理 1943年Seddon提出将神经损伤分为三种类型。 1神经断裂 神经完全断裂,临床表现为完全损伤,处理上需手术吻合。 2神经轴突断裂 神经轴突完全断裂,但鞘膜完整,有变性改变,临床表现为神经完全损伤。多因神经受轻度牵拉伤所致,多不需手术处理,再生轴突可长向损伤的远侧段。但临床上常见的牵拉伤往往为神经完全或部分拉断,如产伤或外伤,恢复较差。 3神经失用 神经轴突和鞘膜完整,显微镜下改变不明显,电反应正常,神经功能传导障碍,有感觉减退,肌肉瘫痪,但营养正常。多因神经受压或挫伤引起,大多可以恢复;但如压迫不解除则不能恢复。如骨折压迫神经,需复位或手术解除神经压迫。 临床表现 1指神经损伤:(1)多为切割伤;(2)手指一侧或双侧感觉缺失。 2桡神经损伤:(1)腕下垂,腕关节不能背伸;(2)拇指不能外展,拇指间关节不能伸直或过伸;(3)掌指关节不能伸直;(4)手背桡侧皮肤感觉减退或缺失;(5)高位损伤时肘关节不能伸直;(6)前臂外侧及上臂后侧的伸肌群及肱桡肌萎缩。 3正中神经损伤:(1)手握力减弱,拇指不能对指对掌;(2)拇、食指处于伸直位,不能屈曲,中指屈曲受限;(3)大鱼际肌及前臂屈肌萎缩,呈猿手畸形;(4)手掌桡侧半皮肤感觉缺失。 4尺神经损伤:(1)拇指处于外展位,不能内收;(2)呈爪状畸形,环、小指最明显;(3)手尺侧半皮肤感觉缺失;(4)骨间肌,小鱼际肌萎缩;(5)手指内收、外展受限,夹纸试验阳性;(6)Forment试验阳性,拇内收肌麻痹。 5腋神经损伤:(1)肩关节不能外展;(2)肩三角肌麻痹和萎缩;(3)肩外侧感觉缺失。 6肌皮神经损伤:(1)不能用二头肌屈肘,前臂不能旋后;(2)二头肌腱反射丧失,屈肌萎缩;(3)前臂桡侧感觉缺失。 7臂丛神经损伤:(1)多为上肢牵拉伤;(2)上干损伤为肩胛上神经、肌皮神经及腋神经支配之肌肉麻痹;(3)中干损伤,除上述肌肉麻痹外,尚有桡神经支配之肌肉麻痹;(4)下干损伤前臂屈肌(除旋前圆肌及桡侧腕屈肌)及手内在肌麻痹萎缩;累及颈交感神经可出现Hornor综合征;(5)全臂丛损伤,肩胛带以下肌肉全部麻痹,上肢感觉全部丧失,上肢各种反射丧失呈弛张性下垂。 8腓总神经损伤:(1)足下垂,走路呈跨越步态;(2)踝关节不能背伸及外翻,足趾不能背伸;(3)小腿外侧及足背皮肤感觉减退或缺失;(4)胫前及小腿外侧肌肉萎缩。 9胫神经损伤:(1)踝关节不能跖屈和内翻;(2)足趾不能跖屈;(3)足底及趾跖面皮肤感觉缺失;(4)小腿后侧肌肉萎缩;(5)跟腱反射丧失。 10坐骨神经损伤:(1)膝以下受伤表现为腓总神经或胫后神经症状;(2)膝关节屈曲受限,股二头肌,半腱半膜肌无收缩功能;(3)髋关节后伸,外展受限;(4)小腿及臀部肌肉萎缩,臀皱襞下降。 11股神经损伤:(1)大腿前侧,小腿内侧皮肤感觉缺失;(2)膝腱反射减弱或丧失;(3)膝关节不能伸直,股四头肌萎缩。 12闭孔神经损伤:(1)大腿内侧下1/3皮肤感觉缺失;(2)内收肌群麻痹萎缩,不能主动架在健腿上。 诊断依据 1常有外伤史:多合并有四肢骨折或关节损伤。 2肢体姿势:周围神经损伤肢体呈不同程度畸形。 3运动功能:根据肌力测定瞭解肌肉瘫痪情况,判断神经损伤及其程度。晚期可存在不同程度肌肉萎缩。 4感觉功能:感觉神经支配区皮肤痛觉和触觉等发生障碍。Tinel征感测神经再生到达的部位。 5植物神经功能:支配区皮肤营养障碍,由早期无汗、乾燥、发热、发红到后期变凉,萎缩,粗糙甚至发生溃疡。 6反射功能:神经支配范围的肌腱反射减弱或消失。 7神经肌电图检查:有助于神经操作部位的确定,为判断损伤程度,预后及观察神经再生提供依据。 治疗原则 1开放性损伤:对锐器伤或清洁伤口,作一期神经缝合。对火器伤或污染伤口,待伤口愈合后3-6周后作二期神经修复。 2闭合性损伤:神经受压,牵拉或挫损,早期作骨折及关节复位,神经功能多能自行恢复。如1-3个月无恢复,则需手术检查。 3晚期神经损伤:争取三个月内修复,伤后一年以上的病例,也应积极修复。 4根据神经损伤的时间、性质、程度和范围,可分别行神经松解、减压,缝合修复或行神经移位或移植,或后期行功能重建术。 康复评定 运动功能评定:(1)视诊,皮肤是否完整,肌肉有无肿胀和萎缩,肢体有无畸形,步态和姿势有无异常。(2)肢体周径测量。(3)肌力和关节活动范围评定。 感觉功能评定:包括触觉、痛觉、温度觉、压觉、两点辨别觉、皮肤定位觉、皮肤图形辨别觉、实体觉、位置觉、神经干叩击试验。我院可通过感觉定量检测仪提供感觉定量检测,为康复提供客观证据。 电生理评定:强度时间曲线,通过时值测定和曲线描记,判断肌肉为完全失神经支配,部分失神经支配和正常神经支配。 肌电图检查:我院可通过针极肌电图检测,可判断神经受损是程度是神经失用,轴突断离或神经断离。 轻度失神经支配:肌电图可见自发电活动,运动单位电位波幅、时限基本正常,募集相为混合和干扰相,神经传导速度正常,波幅可下降。 中度失神经支配:肌电图出现较多自发电活动,募集相为单纯至混合相,神经传导速度不超过20%,波幅下降不超过50%。 重度失神经支配:肌电图出现大量自发电活动,仅见单个运动单位电位,运动单位电位波幅可增高,时限可增宽。 完全失神经支配:肌电图出现大量自发电活动,无运动单位电位出现,电刺激神经干相应肌肉检测不到符合肌肉动作电位。 神经传导速度的测定:可判断神经损伤的部位,神经再生和恢复情况。 日常生活活动能力评定。 康复治疗 短期目标:早期康复目标主要是早消除炎症、水肿,促进神经再生,防止肢体挛缩,恢复期目标主要是促进神经再生,恢复神经的正常功能,矫正畸形。 远期目标:使病人最大程度的恢复功能,恢复正常的日常生活和社会活动,重返工作岗位和进行力所能及的劳动,提高病人的生活质量。
欢迎分享,转载请注明来源:浪漫分享网

 微信扫一扫
微信扫一扫
 支付宝扫一扫
支付宝扫一扫
评论列表(0条)